El cáncer pulmonar es un tipo de cáncer que se inicia en los pulmones. El cáncer se origina cuando las células del cuerpo comienzan a crecer sin control.
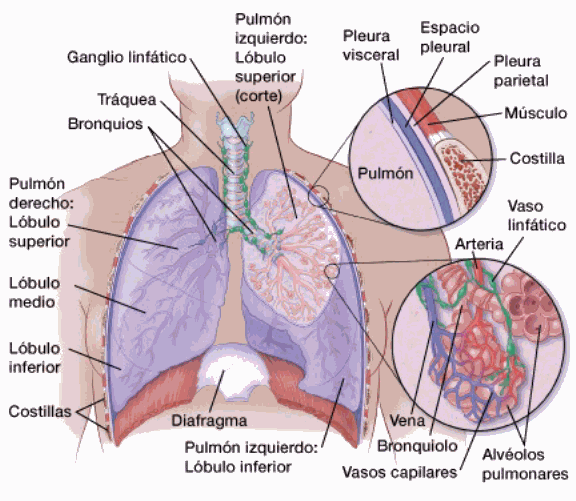
Los pulmones son dos órganos similares a esponjas que se encuentran en su pecho. Su pulmón derecho tiene tres secciones llamadas lóbulos. Su pulmón izquierdo tiene dos lóbulos. El pulmón izquierdo es más pequeño debido a que el corazón ocupa más espacio en ese lado del cuerpo.
Cuando usted inhala, el aire entra por medio de la boca o de la nariz e ingresa a los pulmones por medio de la tráquea. La tráquea se divide en tubos llamados bronquios que se extienden hasta los pulmones y se dividen en bronquios más pequeños. Estos se dividen para formar ramas más pequeñas llamadas bronquiolos. Al final de los bronquiolos hay pequeños sacos de aire conocidos como alvéolos que absorben oxígeno del aire inhalado incorporándolo en la sangre y removiendo el dióxido de carbono de la sangre cuando usted exhala. La toma de oxígeno y la liberación de dióxido de carbono son las principales funciones de los pulmones.
Por lo general, los cánceres de pulmón comienzan en las células que revisten los bronquios y otras partes del pulmón, como los bronquiolos o los alvéolos.
La neumonía es una infección del pulmón que puede ser causada por múltiples microorganismos (bacterias, virus y hongos).
Las neumonías se clasifican según se adquieren en el día a día de una persona (neumonía adquirida en la comunidad) o en un centro sanitario (neumonía hospitalaria).
Cualquiera puede sufrir neumonía, y existen muchos factores que determinan que una persona sea más susceptible a infección por unos microorganismos u otros. Por ejemplo, en personas sanas, la neumonía más común es la producida por una bacteria llamada neumococo (Streptococcus Pneumoniae). En cambio, en personas ingresadas en centros hospitalarios, otras bacterias poco comunes en la comunidad son más frecuentes.
En los países desarrollados es la sexta causa de muerte. Se observan aproximadamente entre 7 y 15 casos por cada 1.000 personas al año.
Los síntomas de las neumonías son variables, sin que ello tenga siempre relación con el tipo de germen causante de la neumonía. Algunos casos se presentan con lo que se llama una "neumonía típica", que consiste en la aparición en varias horas o 2-3 días de tos con expectoración purulenta o herrumbrosa, en ocasiones con sangre, dolor torácico y fiebre con escalofríos.
Otras neumonías, llamadas "atípicas" producen síntomas más graduales con décimas de fiebre, malestar general, dolores musculares y articulares, cansancio y dolor de cabeza. La tos es seca, sin expectoración, y el dolor torácico menos intenso. Algunos pacientes pueden tener síntomas digestivos leves como náuseas, vómitos y diarreas.
Si la neumonía es extensa o hay una enfermedad pulmonar o cardiaca previa puede aparecer dificultad respiratoria. Además, si los gérmenes pasan a la circulación sanguínea producen una bacteriemia que puede conducir a un "shock séptico".
En personas ancianas la presentación puede tener síntomas iniciales menos llamativos con fiebre poco elevada o ausente, tos escasa y con alteración del comportamiento.
El asma es una enfermedad respiratoria, caracterizada por inflamación crónica de las vías aéreas (bronquios), que causa episodios recurrentes de sensación de falta de aire (disnea), pitos en el pecho con la respiración (sibilancias), tos y sensación de opresión en el pecho. El asma bronquial se caracteriza por una obstrucción reversible y ocasional de la vía aérea que, si no se trata adecuadamente, puede llevar a una obstrucción permanente. Se asocia frecuentemente a otras patologías.
La EPOC, o enfermedad pulmonar obstructiva crónica, es una afección causada por lesiones en las vías respiratorias u otras partes del pulmón. Esta lesión puede causar inflamación y otros problemas que bloquean el flujo de aire y dificultan la respiración.
La EPOC puede causar tos que produce grandes cantidades de una sustancia viscosa conocida como mucosidad (flema). También puede causar problemas respiratorios, dificultad para respirar, opresión en el pecho y otros síntomas. Dado que la EPOC es una enfermedad progresiva, sus síntomas a menudo surgen lentamente, pero empeoran con el tiempo y pueden limitar su capacidad para realizar actividades del día a día. La EPOC grave puede incluso impedirle hacer actividades básicas como caminar, cocinar o encargarse de su cuidado personal.
El término EPOC se refiere a dos afecciones principales:
Enfisema, que se presenta cuando las paredes entre muchos de los sacos de aire de los pulmones están dañadas. Normalmente, estos sacos son elásticos o expansibles. Al inhalar, cada uno de los sacos se llena de aire, como un pequeño globo. Al exhalar, los sacos de aire se desinflan y el aire sale. Con el enfisema, los pulmones tienen más dificultad para sacar el aire de su cuerpo.
Bronquitis Crónica (de larga duración), que se presenta por una irritación o inflamación repetida o constante del revestimiento de las vías respiratorias. Se forma una gran cantidad de mucosidad espesa (flema) en las vías respiratorias, lo que dificulta la respiración.
La falta de información unida a su sintomatología inespecífica dificulta el diagnóstico de esta enfermedad rara y con escasas opciones terapéuticas hasta hace dos años
Un diagnóstico temprano se hace necesario con la disponibilidad de nuevos tratamientos cuyo máximo potencial se localiza en fases iniciales de la enfermedad.
La Fibrosis Pulmonar Idiopática (FPI) es una enfermedad que afecta a más de 7.500 personas en España y tiene con una alta mortalidad superior a muchos tipos de cáncer, incluyendo, entre otros, el cáncer de mama, el de ovario y el color rectal
Éste es el primer paso para mejorar de una manera definitiva el pronóstico de los pacientes con Fibrosis Pulmonar Idiopática (FPI), una patología rara con escasas alternativas terapéuticas hasta hace dos años. Así lo afirma el doctor José Antonio Rodríguez Portal, especialista del Servicio de Neumología del Hospital Virgen del Rocío de Sevilla, que es también coordinador del Área de Enfermedades Pulmonares Intersticiales de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). "Tanto los profesionales sanitarios como los propios pacientes se fijan poco en esta enfermedad porque aparte de no ser muy común [afecta a unas 7.500 personas en España], hasta hace muy poco no existía ninguna opción terapéutica disponible. Recibir un diagnóstico de este tipo era algo demoledor", comenta este experto que ha participado hoy en la jornada para medios de comunicación Fibrosis Pulmonar Idiopática. Enfermedad rara, desconocida.
La FPI es una patología de causa desconocida que provoca la inflamación y endurecimiento o cicatrización progresiva (fibrosis) del tejido pulmonar, lo que deteriora lenta pero progresivamente la función respiratoria. Su pronóstico es muy grave y la tasa de supervivencia cinco años después de su detección no supera el 40%.
Los derrames pleurales son acumulaciones de líquido dentro del espacio pleural. Tienen múltiples causas y en general se clasifican como trasudados o exudados. La detección se realiza con examen físico, radiografía de tórax y ecografía torácica en la cama del paciente. Para determinar la causa, a menudo se requieren la toracocentesis y el análisis del líquido pleural. Los trasudados bilaterales asintomáticos no requieren tratamiento. Los trasudados sintomáticos y la mayoría de los exudados requieren toracocentesis, drenaje con tubo de tórax y tratamiento pleural definitivo (catéter pleural permanente, pleurodesis con talco, cirugía torácica o una combinación de ellos).
El síndrome de hipoventilación por obesidad, también conocido como síndrome de Pickwick, es un trastorno respiratorio que afecta a algunas personas a las que se les diagnosticó obesidad. Por lo general, exhalamos dióxido de carbono, un producto derivado de la degradación de los alimentos para obtener energía. El síndrome de hipoventilación por obesidad hace que la sangre tenga demasiado dióxido de carbono y muy poco oxígeno. Sin tratamiento, puede llevar a problemas de salud graves e incluso potencialmente mortales.
Tener sobrepeso u obesidad aumenta el riesgo de desarrollar síndrome de hipoventilación por obesidad. La mayoría de las personas que tienen síndrome de hipoventilación por obesidad también tienen apnea del sueño.
No está claro por qué el síndrome de hipoventilación por obesidad afecta a algunas personas que tienen obesidad y no a otras. La grasa extra en el cuello, el pecho o alrededor del abdomen puede dificultar la respiración profunda y puede producir hormonas que afectan los patrones respiratorios del cuerpo. También es posible que haya un problema con la manera en que el cerebro controla la respiración.
Los síntomas habituales incluyen:
La vasculitis describe a un grupo de afecciones infrecuentes, también denominadas angeítis, que dañan los vasos sanguíneos al causar inflamación, o tumefacción. La vasculitis puede afectar vasos sanguíneos (arterias y venas) de cualquier tamaño y tipo, en cualquier lugar del cuerpo.
La vasculitis recibe el nombre de primaria cuando no se puede identificar la causa. Se la denomina secundaria cuando existe alguna otra causa que la provoca. Los posibles desencadenantes de esta inflamación incluyen infecciones, traumatismos, algunos fármacos y trastornos autoinmunitaria (enfermedades que hacen que el sistema inmunológico reaccione de manera anormal frente a células y tejidos normales del organismo). El recubrimiento (paredes) inflamados de los vasos sanguíneos puede limitar u obstruir completamente el flujo sanguíneo, o puede provocar la formación de coágulos sanguíneos. En casos infrecuentes, la pared inflamada de un vaso puede adquirir el aspecto de un globo, formando un aneurisma de paredes finas con riesgo de que se produzca un desgarro.
En las vasculitis, es posible que experimente síntomas generales, como fiebre, pérdida de peso, cansancio, dolor y sarpullido. Probablemente tenga otros síntomas, en función de la zona del cuerpo que esté afectada y de la gravedad de la vasculitis. Si se le realiza el diagnóstico de vasculitis, determinados medicamentos pueden ayudar a mejorar sus síntomas y a evitar las exacerbaciones y las complicaciones. Con el tratamiento, la vasculitis puede entrar en remisión, que es un período en el que la enfermedad no se encuentra activa.